2023年12月20日投稿
『「医療事故調査制度」における組織としての再発防止への取り組み~貴重な事例の教訓をどう活かすか~』と題した、第4回医療事故調査・」支援センター主催研修を、先日オンデマンド配信で視聴しました(https://swingman.live/medsafe/23/streaming/ondemand.html)。
第1部:医療事故調査制度の現況(医療機関の医療事故の特徴)
第2部:提言書 中心静脈カテーテル挿入・抜去に係る死亡事故の分析 -第2報-について ~医療機関が再発防止に取り組むために~
第3部:組織としての再発防止への取り組み(講演1~4)
第4部:全体討論「組織として再発防止にどう取り組むか」
という構成で3時間の研修でした。
特に第2部は現代日本のCVCの安全を考える上で不可欠な重要文書、すなわち
提言1(https://www.medsafe.or.jp/modules/advocacy/index.php?content_id=49)と、
提言17(https://www.medsafe.or.jp/modules/advocacy/index.php?content_id=137)
について、部会長の宮田哲郎先生から直接コメントを聞けると、期待していました。ところがわたしは宮田先生のお話を聞くにつれ、またそのほかの講師の方々の講演と討論を聞くにつれ、次第に違和感が募ってきました。
私自身は医療安全を専門にしているわけではなく、端の方に位置して部分的に関与しているだけで、この領域に深い知識と豊富な経験がある者ではありません。いろいろ的外れで考えが浅いだろうことは自覚しております。ただ、CVCやその周辺、RRS、救急集中医療などの領域でマネジメントを継続的に行い、必然的に現場で医療安全的な実践をしている者です。その現場感覚からするといろいろな疑問が湧いてきました。
宮田先生がおっしゃるには、2017年3月に提言1を公表したことで日本の医療機関に対して、CVCの安全体制にインパクトがあったはずだから、その後CVCの事故が減っていることを期待(淡い期待)していた、しかし提言17をまとめる際に、提言1のときと同程度の、年間約10例の死亡事例報告が上がってきた。その数が同程度であったことで、提言1で提唱したことに何の効果もなかったことに失望した、ということでした。しかしこの評価には素朴な疑問があります。
- この「医療事故調査制度」は、医療行為に関係する予期せぬ死亡事故の総数、全体像を把握するパワーは、もとから有していない。なぜなら隠蔽され報告されない事案が相当数あるに違いないからである。したがって、そもそも事故の母数が不明である。
- たしかに提言1から提言17にかけて、報告された数は減ってはいないが、未報告分を含めた事故発生数全体を正確に反映したものではないので、提言1に「効果があったかなかったか」「CVCの事故が減っているのか増えているのか横ばいなのか」は、この報告数だけを見ただけでは評価できないはずである。仮に報告数が減ることがあったとしても、提言1に効果があったのか、隠蔽が増えただけなのか、判断できない。
そして宮田先生は提言1を公表しても「何も変わらなかった」ことを鑑みて、提言17ではたとえばチェックリストなどの、より具体的な事故防止の方策を盛り込んで、これまで以上に活用できるものとして改訂版の提言17をまとめたとおっしゃいました。それはひとつの改善案であり正論と思いましたが、またさらに疑問が生まれます。
- 医療事故を防止するための具体策を提案すれば、その後の実践は各医療施設の自発性に期待するということだろうか。しかしそのような自発性に期待するのは、提言1を公表した時と同じであって、第2報(提言17)を出したとしても同じことの繰り返しではないだろうか。
宮田先生はこの提言の役割について、「すぐに効果は期待できないかもしれないが少しでも」と述べられました。蛇足ですがこれは根治療法の手段がない重症患者にわれわれが直面したときに、わずかな対症療法を地味に繰り返して好転を期待する心情と似ているかもしれません。
一般的に言って、医療的ななんらかの提言書を作成し、その提言書を各医療機関に配布すればそれで自動的に何らかの「効果」が発揮されることを期待できるものなのでしょうか?そのような成功事例が過去にあったでしょうか。その機序や工程もわたしには思いつかないのですが・・・。しかもその提言書が、管理者と現場医師が確実に熟読するという保証がなにもないとしたらなおさらです。
一方、この提言1にしても17にしても、非常に学びの多い貴重な資料であることは確かです。また、このような症例を吸い上げるシステムの構築、あがってきた報告の分析、それを提言としてまとめること、それらの労力に対して医療事故調には最大限の敬意を表するべきです。しかしそれ以上の実効性のあるパワーが備わっているのでしょうか。改善を誘導するインセンティブを保証するものはなにもなく、標準からの逸脱時の罰則規定およびその強制力を有するものでもありません。
ということは、この提言は、それ自体が効果をもたらすもの=planではなく、基礎的な客観的な資料、つまり診療プロセスで言えば客観的事実objectivesに相当するものであって、それに対する評価assessmentと治療計画planは別のプロセスが必要であることを示していることになります。実際、これらの提言は、活用の仕方によっては非常に有用な基礎資料となりえる「宝」です。その宝から学んで、「やってはいけないこと」「やったほうが断然いいこと」をアセスメントして、そこへ到達させる実効性のあるプランを誰かが、あるいはなんらかのシステムが立案・敷衍・指導していく、このようなイメージが浮かんできます。
とすれば、提言1のインパクトをもってしてもCVCの報告死亡事例数が減っていなかったことに対しても、ことさら落胆する必要はないはずです。この提言にはすでに大きい価値があります。しかし、この価値ある提言をどう利用してどのような効果をもたらしていくべきか、その「戦略」がないということ、これが問題なのです。そしてこのオンデマンド研修を通じて、やはりそのような「戦略」が全く感じられないのです。本質的に危険と隣り合わせの医療を、より安全にしていきたいというのを目標とするなら、それを実現する「戦略」が不可欠です。それがないのであれば「医療安全」ということばは単なるコンセプトであって、現実化力に乏しい空論です。
さらにこの研修の最後、「医療安全のために今後とも引き続きご尽力ください」という言葉で締めくくられましたが、ここにも違和感があります。がんばったらがんばっただけ効果があるはずだ、効果がみられなかったのはがんばりが足りなかったせいだ、というような呪術的思考、といったら言い過ぎですが、要するに日本のどこにでも昔からみられる「ガンバリズム」「根性論」「精神論」に、「医療安全」も陥っているのがうかがわれるのです。具体的な戦略が提示されない中で、一体何に尽力すればよいのでしょうか。
また別な見方もできます。医療事故調査制度や医療事故の再発防止に向けた提言は、「すべての有害な結果は原因を持っており、またすべての原因は発見することができる。したがってすべての事故は防止することができることになる。」という「因果律信条」(E.Hollnagel , 吉住貴幸 訳 オペレーションズ・リサーチ 2014年8月号)に基づいているように見えます。「安全は伝統的に有害な結果(事故、偶発的な事象、ニアミス)が可能な限り少ない状態であると定義」され、これをHollnagelはSafety-Ⅰと呼んでいますが、とするとこの医療事故調の取り組みはそのSafety-Ⅰを目的としていることになります。
有害な結果となりうる原因について、医療事故調が何年も前から分析し、詳述し、提言を繰り返してきたにもかかわらず、同じような医療事故が繰り返されている現状を見ると、やはりこのSafety-Ⅰのアプローチだけでは足りないのではと思ってしまいます。この有害事象の事実や因果関係を踏まえたうえで、「安全管理の目的はできるだけ多くのものを正しい方向へ向かうことと、毎日の作業が所期(注:期待している事柄)の目的を達成することを保証する」(同上)という、Safety-Ⅱの考え方にも目を向ける必要があるでしょう。
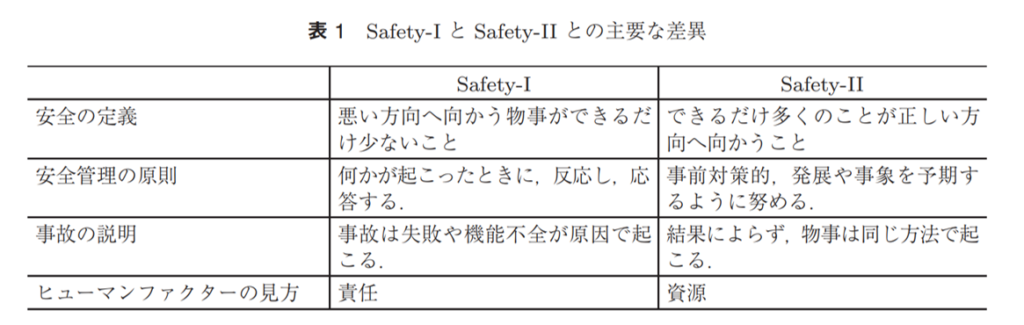
CVCの場合で言えば安全に確実にうまくいく方法論や実施体制とはどういうものかを明確にし、どのようなケースでもそれを達成できるような柔軟な知識と技術をCVC担当者が持てるように支援する方法を模索しplanする、ということになるでしょうか。
そして、もし自分や自分の家族が患者の立場になったら、どのような手法・体制でこの処置、たとえばCVC、を安心して受けたいか、ということをまじめに考えることが大切ではないでしょうか。自分の身に置き換えることで、医療安全はコンセプトからモチベーションに変わるはずです。その意味も含めて、医療安全というあいまいな用語は廃棄し、原語であるpatient safetyすなわち「患者安全」に置き換えて立ち返るべきではなかろうかと、素朴に考えます。
と、ここまで書いてからの本日、以下の報道がありました。
医療事故調査制度 見直しへ検討会設置を 遺族ら厚労省に要請書
2023年12月20日 6時54分 NHK news
患者が死亡する医療事故が起きた医療機関に原因の調査などを義務づけた「医療事故調査制度」について、遺族らでつくる団体が制度の見直しに向けた検討会の設置を求める要請書を厚生労働省に提出しました。
「医療事故調査制度」はすべての医療機関に対して、医療事故で患者が死亡した場合、第三者機関の「医療事故調査・支援センター」に報告することや、原因を調査することなどを義務づけています。
対象となるのは医療機関が死亡を予期できなかった場合で、報告や調査を行うケースに該当するかどうかは医療機関の院長の判断に任されています。
これについて、医療事故の遺族らで作る団体は「報告されるべき医療事故が報告されていない」として19日、厚生労働省を訪れ、制度の改善を求める要請書を担当者に手渡しました。
要請書では、「医療事故調査・支援センター」の権限を強化して、医療機関が調査しない場合でも、遺族の求めに応じてセンターが調査を実施することや、制度の見直しに向けた検討会を設置することなどを提言しています。
要請書を提出した1人で、「医療過誤原告の会」の宮脇正和会長は「医療事故で失った命は戻ってこないが、再発防止に向け、実効性のある制度にしてほしい」と話していました。
“事故報告せず”説明に納得できず 回答33人の94%
「医療事故調査制度」について遺族らで作る「医療過誤原告の会」は初めてとなるアンケート調査を行い、2015年10月から去年9月末にかけて団体に相談を寄せたおよそ60人から回答を得ました。
それによりますと、患者の死亡について、医療機関が第三者機関である「医療事故調査・支援センター」に医療事故として報告したかどうかについては、「報告した」が14%だったのに対し、「報告しなかった」が71%でした。
また、医療事故として報告しなかったことについての医療機関からの説明に納得できたかどうかについては、回答した33人のうち、「納得できたが」6%だったのに対し、「納得できなかった」が94%でした。
このほか、「医療事故調査制度」について遺族が医療事故を第三者機関に届け出る仕組みや、遺族が相談できる公的な相談窓口などを求める意見が寄せられたということです。
遺族団体が医療事故調に「提言する」とはなんとも皮肉なことですが、医療事故調には権限も実効力もないということが、遺族のみならず一般にも知れ渡ることになった報道です。そして医療事故はかなり多くが報告されていないのかもしれない、というわれわれの懸念が、実感を伴ってくるようです。また別な報道機関からも以下のような報道がありました。
医療事故調査制度、遺族が見直しを要望 「報告されていない事例も」
米田悠一郎2023年12月19日 19時30分 朝日新聞デジタル
医療機関で起きた死亡事故の原因を調べる「医療事故調査制度」について、遺族らでつくる「患者の視点で医療安全を考える連絡協議会」は19日、厚生労働省に対し、制度の見直しを求める要望書を提出した。制度が始まって8年が経ったが、報告されるべき医療事故が報告されていない事例が相次いでいると指摘している。
2015年の制度開始以降、医療事故と疑われる事案が起きたのに、医療機関が第三者機関の医療事故調査・支援センターに届け出ず、遺族が届け出を求めても応じない事例が相次いでいるという。
同会は、センターが届け出をするべきだと判断した場合は医療機関に報告を求めたり、応じない場合には医療機関名を公表したりできるようにするなど、センターの権限を強化するよう求めた。会見した永井裕之代表(82)は「亡くなった原因を知りたいという遺族の声を聞かない病院がいまだに多い」と話した。
医療事故調査制度は、医療機関で予期していなかった死亡事案が起きた際、センターに届け出て、再発防止のために院内で調査をする。届け出をするかどうかは、医療機関の管理者が判断することになっている。(米田悠一郎)
医療に対する不信感は政治と同様に以前からあります。今回のこの報道は地下にくすぶっていたそれが地表に噴出してきたということです。医療の不信感を信頼に反転させる一つの方向性は、透明性を基盤とした患者安全システムの強化であることに異議はないでしょう。しかし既述したようにセンターの権限を強化するという方向性は違うと考えます。そこまでの役割を求めるべきではない。第一、権限があるということはそこからの逸脱にはペナルティを強制できるということと一体であることを意味しますが、そのようなペナルティを民間の第三者機関、一般社団法人にすぎない医療事故調査・支援センターが個々の医療機関に対して課せるはずがない。
となると、患者安全システムを強化する主体は、ペナルティをちらつかせることのできる権力、すなわち本邦の場合は厚生労働省ということにならざるを得ないでしょう。しかし往々にしてこうした公権力による主導はピント外れになりやすく、また各方面に忖度した結果実効性に乏しいものとなりやすく、さらにそれを押し付けられた現場が猛反発するというカオスに陥る懸念があります。最終的には患者安全レベルが停滞あるいは後退することになって期待とは真逆の結果になるかもしれません。なので、ここからは「戦略」が必要なのです。
患者安全とは戦略をもって奪い取ってこなければならないような戦利品であって、一般的イメージとは異なり、安全の獲得・推進とは戦争に類似している闘争行為である、とすらいえるでしょう。本邦の医療文化は今後、そんなふうに腹をくくって患者安全に取り組んでいかなければならないと感じました。

